신 '진료패턴' 학술좌담회
의협신문-대한심장학회혈관연구회 공동기획

심혈관질환은 당뇨병 환자의 주요 사인이므로 혈당강하제의 심혈관 안전성은 반드시 확인해야 할 중요한 문제이다. Rosiglitazone 퇴출 사건을 계기로 FDA에서도 새로운 혈당강하제 사용 승인 시 심혈관 안전성 입증을 요구하고 있다.
이에 따라 dipeptidyl peptidase-4(DPP-4) 억제제와 glucagon like peptide-1(GLP-1) 작용제와 같은 인크레틴 제제와 sodium/glucose cotransporter-2(SGLT-2) 억제제와 같은 새로운 혈당강하제의 심혈관 안전성에 대해 이목이 집중되고 있다.
이에 이번 좌담회에서는 새로운 혈당강하제의 심혈관 안전성과 효과에 초점을 맞춰 당뇨병 환자의 치료전략과 향후 전망에 대해 논의하는 시간을 가졌다. <편집자 주>
·일시 : 2016년 4월 25일(월요일) 저녁 7시 ·장소 : 팔래스호텔 3층 로즈룸
·주제 : 새로운 당뇨병치료제의 심혈관 안전성 이슈는?
<좌 장> 박정배 단국의대 교수(제일병원 순환기내과)
<주제발표 1> 당뇨병치료제 전반 최신 지견
- 임수 서울의대 교수(분당서울대병원 내분비내과)
<주제발표 2> DPP-4 억제제 및 SGLT-2 억제제의 임상적 효과
- 이용호 연세의대 교수(세브란스병원 내분비내과)
<주제발표 3> 순환기내과에서 최근 출시된 당뇨병치료제 이슈는?
- 성기철 성균관의대 교수(강북삼성병원 순환기내과)
<주제발표 4> 신장내과에서 최근 출시된 당뇨병치료제 이슈는?
- 김범석 연세의대 교수(세브란스병원 신장내과)
|
<주제발표 1> 심혈관 위험 중심으로 살펴본 DPP-4 억제제와 SGLT-2 억제제 최신지견 임수 서울의대 교수(분당서울대병원 내분비내과) |

예전부터 당뇨병치료제의 심혈관질환 발생에 미치는 영향에 대한 연구는 여러 가지가 진행됐다.
Thiazolidinedione(TZD)의 경우 전반적인 심혈관 위험을 감소시키는 패턴을 보이지만 체액 저류로 인한 심부전을 증가시켜, rosiglitazone은 시장에서 퇴출되고 현재 pioglitazone및 lobeglitazone이 사용되고 있다.
또 메트포민과 sulfonylurea(설폰요소제)를 비교한 SPREAD-DIMCAD 연구에서는 두 약제 간 심혈관 안전성에 큰 차이가 없었다. 메트포민이나 meglitinide계 약물의 심혈관 안전성에 관한 연구는 더 이상 진행되지 않으며, α-glucosidase 억제제는 전세계적으로 볼 때 아시아에서만 사용되기 때문에 관심도가 떨어져 연구가 진행되기 어렵다. 대표적인 인슐린인 lantus는 ORIGIN과 같은 대규모 임상을 통해 심혈관 안전성을 입증했다.
이처럼 당뇨병치료제들의 작용기전이 심혈관질환 발생의 위험성에 미치는 영향이 아직 불분명하다. 아무래도 과거부터 오래 사용해온 이들 약물의 장기 심혈관 안전성에 관한 연구를 새로 시작하는 것은 현실적으로 진행이 어려운 실정이다.
현재로서 혈당강하제의 심혈관 안전성 연구는 DPP-4 억제제 및 GLP-1 작용제와 같은 인크레틴 기반의 약물과 SGLT-2 억제제에 대해 활발하게 이뤄지고 있다.
당뇨병 환자의 주요사인은 죽상경화가 진행됨에 따라 생기는 심혈관질환이며, 이에 따라 환자의 여명도 줄어들기 때문에 심혈관 위험 관리에 신경을 쓸 수 밖에 없다.
Rosiglitazone 퇴출을 계기로 미국 FDA에서는 2상 및 3상 임상연구에서 혈당강하 효과와 함께 심혈관질환의 위험이 상승하지 않음을 입증해야 하고, 심혈관 안전성에 관한 대규모 임상연구를 시작한 혈당강하제에 대해 새로운 사용승인을 허락하고 있다. 이러한 제약으로 인해 일부 혈당강하제는 우수한 효과에도 미국시장 진입을 포기하는 사례도 있다.
미국 FDA에서는 통계학적으로 비열등성 경계의 위험비(HR)를 1.3까지 인정하고 있지만, 미국당뇨병학회(ADA)에서는 과연 모든 새로 나오는 당뇨병 치료제를 가지고, 이러한 연구를 하는 것이 정말 필요한지, 아니면 자본만 소비하는 것은 아닌지에 대해 논란이 제기되고 있다.
DPP-4 억제제와 SGLT-2 억제제의 심혈관 안전성
현재 심혈관 안전성에 대해 활발하게 연구가 진행되고 있는 약물로는 DPP-4 억제제가 있으며, 전 세계적으로 가장 많이 처방되는 DPP-4 억제제인 sitagliptin에 관한 TECOS, saxagliptin에 관한 SAVOR-TIMI 53, alogliptin에 관한 EXAMINE은 연구가 종료돼 그 결과가 NEJM에 발표됐다. 또 linagliptin에 관한 CARMELINA와 CAROLINA는 현재 진행 중에 있다.
기존의 위약대조 연구와 달리 내년에 발표될 CAROLINA는 linagliptin과 설폰요소제를 비교했기 때문에 많은 연구자들이 연구 결과에 주목하고 있다. SAVOR-TIMI 53과 EXAMINE에서 심혈관 위험에 관한 일차 평가지표는 중립적인 것으로 밝혀졌지만, SAVOR-TIMI 53에서 saxagliptin은 심부전으로 인한 입원 위험을 27% 유의하게 증가시켰다.
이를 계기로 TECOS 연구를 보다 자세히 분석하게 됐다. TECOS는 지금까지 진행된 당뇨병 관련 연구 중 가장 대규모로 진행된 연구로, 비교적 심혈관 위험이 상승된 50세 이상의 제2형 당뇨병 환자를 대상으로 했다.
1차 결과지표는 심혈관질환 관련 사망, 비치명적 심근경색, 비치명적 뇌졸중, 입원이 필요한 불안정형 협심증이 처음으로 확인되기까지 시간으로 정의된 복합 평가지표였으며, 각각의 개별 평가지표와 함께 울혈성 심부전으로 인한 입원까지 시간도 별도로 평가했다. 총 1만 4761명이 연구에 참여했고, 동양인도 22% 정도로 상당수 포함됐기 때문에 우리나라 환자에게도 시사하는 바가 큰 연구라 할 수 있겠다.
연구대상들의 베이스라인 HbA1c(당화혈색소)는 7.2% 내외, 체질량지수(BIM)는 30.2kg/㎡로 비만에 해당됐지만 LDL-콜레스테롤은 평균 90mg/dL 내외로 잘 조절되는 특징을 갖고 있었다. 또한 연구대상자의 거의 80%가 ACEI/ARB 또는 스타틴 복용을 통해 관리를 잘 하고 있었다.
일차 복합 결과지표는 위약과 sitagliptin에서 차이가 없었기 때문에 중립적이었으며, 2차 결과지표에서도 비슷한 결과가 관찰됐다. 별도로 분석한 심부전으로 인한 입원율 또한 위약과 차이가 없었다.
결과적으로 sitagliptin은 복합 심혈관 결과지표에서 위약 대비 비열등성을 입증했으며, 심부전으로 인한 입원 및 중증 저혈당증의 발생 또한 위약과 차이가 없었다.
DPP-4 억제제보다 더 강력한 인크레틴 효과를 보이는 GLP-1 작용제의 심혈관 안전성에 대해서도 연구가 이뤄졌다.
ELIXA(Evaluation of LIXIsenatide in Acute Coronary Syndrome) 연구는 180일 이내 ACS를 경험한 제2형 당뇨병 고위험군을 대상으로 한 연구로, 평균 연령은 60세, 당뇨병 유병기간은 평균 9년, 평균 혈당은 7.6% 내외, LDL-콜레스테롤은 평균 79mg/dL 내외로 이미 최적의 치료를 받고 있었다.
연구 결과 위약 대비 lixisenatide에서 혈당 및 체중이 더 많이 감소했으나 심혈관 사망, 심근경색, 뇌졸중이나 불안정형 협심증으로 정의한 일차 결과지표에서는 차이가 없었다(N Engl J Med. 2015;373(23):2247-57).
이 외에 심부전으로 인한 입원을 포함시킨 평가지표와 모든 원인에 의한 사망에서도 위약 대비 차이가 없었다.
또 주 1회 투여하는 GLP-1 작용제의 심혈관 안전성에 관한 대규모 연구들의 결과가 조만간 발표될 예정이며, 그 결과 또한 긍정적일 것으로 보여 앞으로 혈당강하제 치료제의 시장 판도에 큰 변화를 예고하고 있다.
Empagliflozin은 높은 선택성을 가진 SGLT-2 억제제로, 유의한 혈당강하 효과 외에도 6개월에 3kg 정도의 체중감소 효과와 3~5mmHg의 혈압강하 효과가 있다.
EMPA-REG OUTCOME 연구는 고위험 제2형 당뇨병 환자를 대상으로 위약 대비 empagliflozin의 심혈관 결과를 조사한 연구로, 42개국 590개 기관이 참여한 대규모 연구이다.
연구대상자는 위약, empagliflozin 10mg 또는 25mg 투여군 중 하나로 무작위배정 됐으며 96% 이상이 연구를 종료했다.
BMI 45kg/㎡ 이하의 제2형 당뇨병 환자로 기존에 심혈관질환이 있었던 환자를 대상으로 했으며, eGFR 30ml/min/1.73㎡ 미만은 연구대상에서 제외했다.
연구대상자의 평균 연령은 63세였으며, 동양인이 19% 정도 포함됐다. 평균 HbA1c는 8% 내외, 평균 BMI는 30kg/㎡ 정도였으며, LDL-콜레스테롤은 85mg/dL 내외로 잘 유지됐으며, 95% 이상에서 혈압강하제를 복용하고 있었다.
연구 결과 HbA1c는 위약 대비 empagliflozin 10mg과 25mg에서 더 낮았으며, 체중 및 혈압에서도 비슷한 경향을 보였다.
심혈관 사망, 비치명적 심근경색이나 뇌졸중의 최초 발생까지 시간으로 정의된 일차 결과지표는 위약 대비 empagliflozin에서 14% 유의하게 낮았으며, 이런 차이는 6개월부터 나타났다(N Engl J Med. 2015;373(22):2117-28).
또 심혈관 사망의 발생이 위약 대비 empagliflozin 10mg과 25mg에서 각각 35%와 51% 유의하게 낮았으며, 심부전으로 인한 입원과 모든 원인에 의한 사망 역시 empagliflozin에서 유의하게 낮았다(그림 1).
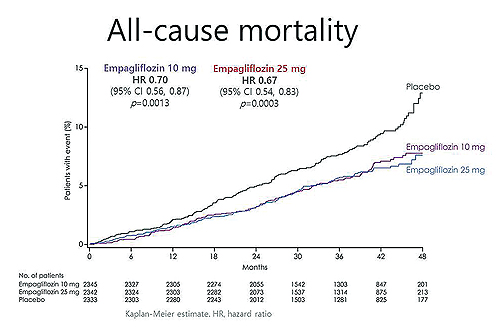
특히 사망률 감소를 입증한 유일한 혈당강하제라는 점에서 당뇨병 치료의 새로운 지평을 열었다고 할 수 있다.
치료중단을 초래하는 이상반응 혹은 중대한 이상반응의 발생은 3개 치료군이 비슷했으나, 치료중단을 초래하는 요로감염, 특히 생식기 감염은 empagliflozin에서 높았다.
또 HDL-콜레스테롤과 함께 LDL-콜레스테롤도 소폭 상승시켰는데 이에 대해서는 중성지방 감소로 인해 상대적으로 LDL-콜레스테롤이 상승한 것이라 하지만, 이에 대해서는 논란의 여지가 있다. 그렇더라도 empagliflozin은 혈당·혈압·체중 및 내장지방·알부민뇨·요산·산화스트레스를 감소와 같은 여러 유익한 작용을 한다(Diab Vasc Dis Res 2015;12:90-100).
향후 DPP-4 억제제와 SGLT-2 억제제의 심혈관 안전성에 대한 추가적인 연구결과가 나올 예정으로, 이런 결과를 가지고 본 TECOS 및 EMPA-REG 연구 결과가 Class 효과 인지 개별 약제의 특이적인 결과 인지를 확인할 수 있을 것이다.
|
<주제발표 2> DPP-4 억제제 및 SGLT-2 억제제의 임상적 효과 이용호 연세의대 교수(세브란스병원 내분비내과) |

음식물을 섭취하면 소장의 L-세포에서 GLP-1이 분비되며, 활성화 상태의 GLP-1은 결국 췌장 β-세포에서 인슐린 분비를 촉진하지만, DPP-4라는 효소에 의해 GLP-1은 5~15분 이내 불활성화 된다. 이러한 인슐린 분비작용은 혈당 의존적으로 나타나기 때문에 저혈당 사고의 위험이 적다.
이 외에도 GLP-1은 α-세포에서 식후 글루카곤 분비를 감소시켜 간에서의 당신생을 억제한다.
또 중추신경계의 섭식을 담당하는 신경을 자극하고, 위배출을 저해해 포만감을 유도하고 음식물 섭취를 줄여주기 때문에 GLP-1 작용제는 비만 치료제로도 사용되고 있다.
2015년 Diabetes fact sheet에 따른 우리나라 혈당강하제 처방 현황을 보면 sulfonylurea(설폰요소제) 처방은 감소하는데 비해 메트포민은 약간 증가하고 DPP-4 억제제는 2009년 이후 빠르게 증가해 40%를 육박하고 있다.
특히 DPP-4 억제제는 혈당이 높을 때만 인슐린 분비를 촉진하기 때문에 저혈당증이나 체중증가가 없는 것이 장점이고, 이 외에도 혈당변동(fluctuation)을 감소시키는 효과로 인해 다른 약제와의 병합 혹은 인슐린과의 병용이 가능하다.
그러나 소화불량이나 오심, 구토가 동반될 수 있으며, 약제에 따라 심부전에 의한 입원 위험 증가와 신기능에 따른 감량조치가 필요할 수 있다.
DPP-4 억제제 단독요법으로는 HbA1c 0.5~0.8%의 감소를 기대할 수 있으며, glimepiride에 비해 체중감소 효과가 있으며, 저혈당 사고의 발생 또한 유의하게 낮다. 또 평균 혈당이 비슷하더라도 혈당변동에 따라 혈관합병증의 위험도가 영향을 받게 된다.
즉, HbA1c와 공복혈당(FPG), 식후혈당(PPG)의 Glucose Triad에 혈당변동을 대변하는 MAGE까지 포함한 Glucose Tetrad로 혈당조절의 중요성에 관한 패러다임이 전환되고 있다.
음식물 섭취에 따른 glucose spike가 염증 및 산화 스트레스를 증가시켜 내피세포 기능장애를 초래하기 때문에 HbA1c가 동일하더라도 혈당변동폭이 크면 혈관 합병증이 증가함을 보여주는 역학 연구가 많다.
특히 DPP-4 억제제는 평균혈당 감소 외에 혈당변동폭을 줄여주며, 심혈관 안전성에 관한 대규모 연구에서 saxagliptin을 제외하고는 모두 심부전 입원 위험에 대해 중립적인 결과를 나타냈다.
현재 국내에서는 dapagliflozin과 ipragliflozin이 처방되고 있으며, 조만간 empagliflozin이 출시될 예정이다.
이들 SGLT-2 억제제는 HbA1c 0.6~0.8%, 체중 2~3kg, 혈압 3~4mmHg를 감소시키는 효과가 있으며, 미국내분비학회에서는 메트포민과 병용할 수 있는 1차 치료제로 DPP-4 억제제나 GLP-1 작용제와 함께 SGLT-2 억제제를 권고하고 있다.
포도당은 사구체 근위세뇨관을 거치면서 SGLT 2와 1 수송체를 통해 모두 재흡수 되기 때문에 정상인에서는 소변으로 당이 배출되지 않지만, 당뇨병 환자는 사구체로 유입되는 포도당의 양이 많고, 그로 인해 SGLT-2의 발현이 증가하지만 일부 포도당은 결국 재흡수 되지 못하고 소변으로 배출된다.
SGLT-2 억제제는 이러한 병태생리에 기반해 SGLT-2 작용을 선택적으로 억제함으로써 280kcal/day 정도의 포도당을 소변으로 배설시키기 때문에 체중감소 효과도 기대할 수 있다.
혈당강하 효과는 DPP-4 억제제보다 조금 강력하며, 메트포민을 복용중인 환자에서 위약 대비 약 3kg 정도의 체중감소 효과가 있었는데, 특히 근육보다 체지방을 감소시키는 효과가 있었다(그림 2).
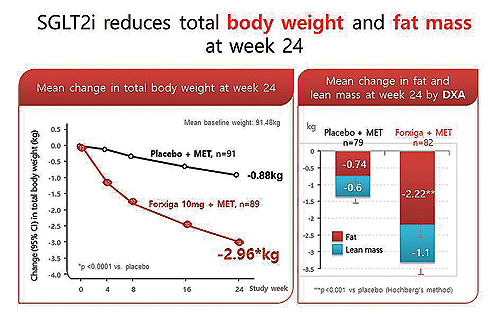
12주 이상 진행된 임상연구로 위약과 비교한 55개 임상과 대조약과 비교한 15개 임상 데이터를 취합 분석한 결과에 의하면, 위약 대비 단독요법은 HbA1c를 0.8% 감소시키는 효과가 있었으며, 병용요법에서는 HbA1c를 0.63% 추가로 감소시키는 효과가 있었다.
저혈당 사고는 단독요법에서는 유의한 증가가 없었으나 병용요법에서는 14% 유의한 증가가 있었으며, 체중은 평균 1.87kg이 감소하였고, SBP는 평균 4.19mmHg가 감소했다.
이 외에도 메트포민이나 sufonylurea(설폰요소제)를 복용중인 환자에게 dapagliflozin을 추가하자 자존감·감정적 건강·전반적 삶의 질이 개선되는 것으로 보고했는데, 이는 체중감소에 기인한 것으로 보인다.
우리나라 당뇨병 환자의 45% 정도가 2제 요법으로 혈당조절을 하고 있는데, 특히 메트포민과 sufonylurea(설폰요소제)를 병용하면서 체중이 많이 나가는 환자에서는 SGLT-2 억제제와 메트포민 병용이 혈당조절과 함께 체중을 감량시킬 수 있기 때문에 도움이 될 것으로 예상된다.
또 canagliflozin과 sitagliptin의 직접비교(head-to-head) 연구에서 canagliflozin은 sitagliptin 대비 혈당강하 효과가 우수했고(-1.03% vs. 0.66%), 식후 2시간 혈당 및 체중을 더 많이 감소시켰다(Diabetes Care 2013;36:2508-2515).
아직까지 연구가 많이 이루어지진 않았지만 현재까지 데이터를 기준으로 봤을 때, 당화혈색소와 GFR이 높을수록, 연령대가 낮을수록 SGLT-2 억제제의 효과가 우수한 것으로 나타났다.
EMPA-REG 연구결과와 유사하게 Dapagliflozin에 관한 IIb/III상 임상의 메타분석 결과, MACE와 불안정형 협심증의 발생이 dapagliflozin에서 더 낮았으며, 심근경색의 발생은 더 강력하게 억제하는 효과가 있었고, 심부전으로 인한 입원 역시 유의하게 감소시켰다(Cardiovasc Diabetol 2016;15:37).
참고로 지난 2015년 5월 FDA에서는 SGLT-2 억제제 사용으로 케톤산혈증이 발생할 수 있다고 보고했다.
20개 사례를 분석한 결과, 2주 이상 사용한 환자에서 발생했으며, 200mg/dL 미만의 정상혈당에서도 발생했고, 감염·요로성 패혈증·외상·음식물 섭취 및 인슐린 투여 감소 환자에서 이러한 사고가 발생했으나 절반은 그 원인을 알 수 없었다고 했다.
아직 그 원인이 명확히 밝혀지진 않았지만 SGLT-2 억제제 사용 후 혈당이 개선되면서 인슐린 투여가 감소하고, α-세포의 글루카곤 분비 촉진 또는 케톤체 재흡수 증가로 케톤산혈증이 발생하는 것으로 추정되고 있으므로 처방 시 주의를 요한다.
|
<주제발표 3> 순환기 내과적 관점에서 본 SGLT-2 억제제 성기철 성균관의대 교수(강북삼성병원 순환기내과) |

UKPDS는 legacy effect를 통해 혈당조절의 유익함을 입증했지만 EMPA-REG OUTCOME 연구에서는 중앙값 2.6년 만에 임상적 이익을 입증했기 때문에 혈당조절 이외에 다른 효과가 결과에 영향을 미쳤을 가능성이 있을 것으로 생각된다.
EMPA-REG OUTCOME 연구에는 동양인이 20% 정도 포함됐으나, BMI 평균이 30kg/㎡ 정도로 비만한 사람을 대상으로 했으며 관상동맥질환을 동반한 환자가 약 75%, CABG 치료를 받은 환자도 25% 정도 포함되었기 때문에 심혈관 고위험군을 대상으로 한 연구였다.
당뇨병 유병기간 10년 이상인 대상자가 57%, ACEI/ARB 복용률은 평균 80%, 스타틴 복용률은 평균 76%였다.
연구결과, 1차 결과지표를 비롯해 심혈관 원인에 의한 사망, 모든 원인에 의한 사망, 심부전으로 인한 입원 모두 위약 대비 empagliflozin에서 유의하게 낮았다.
하지만 일반적으로 심혈관 결과에 영향을 미칠 것으로 예상되는 심근경색과 뇌졸중에서는 큰 차이를 입증하지 못했다. 이 연구에서 empagliflozin에 의한 효과는 BMI가 낮고 연령대가 높은 환자에서 더 확실했다.
SGLT-2 억제제의 체중감소 효과는 이론적으로는 계속돼야 하지만, SGLT-2 억제 지속에 따른 보상기전으로 SGLT-1의 과잉발현으로 인해 어느 순간부터는 체중감소 효과가 정체되는 소견을 보일 수 있으나 Empagliflozin은 본 연구에서 대사증후군의 구성요소 즉, 고혈당·비만·고혈압을 모두 개선시켰다.
또 지질 프로파일의 경우 LDL-콜레스테롤 수치는 처음에는 다소 증가했으나 시간경과에 따라 다시 감해 결국에는 중립적인 소견을 보였고, HDL-콜레스테롤 수치는 다소 증가시켰으며, 요산 수치는 감소시켰다. 이 외에 Hct 수치도 위약 대비 empagliflozin에서 훨씬 많이 증가하는 결과를 보였다.
이처럼 empagliflozin은 명확하게 설명할 수 없는 여러 임상적인 변화도 함께 나타났고 이들이 시험 결과에 영향을 미쳤을 가능성도 있다. UKPDS에서 혈압강하 요법은 혈압을 10/5mmHg 감소시켰고, 심혈관 사망을 포함한 당뇨병 관련 사망을 32% 감소시켰으며, ADVANCE 연구에서 혈압을 5.6/2.2mmHg 감소시켰고, 심혈관 사망을 18% 감소시키는 효과가 있었다. EMPA-REG OUTCOME 연구에서는 혈압을 4/1.5mmHg 정도밖에 감소시키지 못했지만 심혈관 사망을 38%나 감소시켰고, 뇌졸중의 감소는 없었다.
또 유익한 임상 이익은 치료 6개월 이후부터 신속하게 나타났으며, 심혈관 사망, 돌연사 및 심부전 입원 감소는 empagliflozin의 삼투성 이뇨작용에 의한 추가적인 혈류역학적 효과에서 기인한 것으로 판단된다.
특히 심부전에 의한 입원 감소 효과는 6개월부터 나타나기 시작하기 때문에 혈당조절 효과에 의한 것으로 보기는 어렵고, empagliflozin의 이뇨작용에 의한 것으로 생각된다. 이미 베이스라인에서 연구대상자의 43%가 이뇨제를 복용하고 있었다.
보통 다른 종류의 이뇨제를 병용하면 일반적으로 단일 이뇨제를 장기 사용했을 때 보이는 이뇨 효과의 감소를 막을 수 있는데, SGLT-2 억제제는 근위관의 나트륨 재흡수를 억제하는, 흔히 사용하는 이뇨제와 다른 기전으로 이뇨 효과를 배가시켰을 것으로 판단된다.
즉, SGLT-2 억제제는 이뇨 효과 촉진뿐 아니라 새로운 이뇨제 추가도 억제할 수 있는 것으로 예상되는데, 본 연구에서는 이뇨제 사용유무에 따른 하위군 분석에서는 차이가 없었다.
다만 지금까지의 결과를 토대로 봤을 때 SGLT-2 억제제의 다양한 작용은 임상적 이익과 함께 위험도 수반하지만, 심혈관 결과 및 사망을 감소시키는 혈당강하제이며, 신기능이 감소한 환자나 고령자에서는 보다 사용에 유의할 필요가 있으며, 이러한 주의를 잘 지켜서 처방한다면 당뇨병 치료에 큰 도움이 될 약제로 생각된다.
|
<주제발표 4> 신장내과에서 최근 출시된 당뇨병치료제의 이슈 김범석 연세의대 교수(세브란스병원 신장내과) |

제2형 당뇨병 환자의 약 20~30%는 eGFR 60mL/min 미만의 중등도 이상 신기능 감소를 동반하며, 이들 환자의 49%는 eGFR 15mL/min 미만의 말기신부전(End stage renal disease, ESRD)으로 진행하기 때문에 만성 신질환(chronic kidney disease, CKD)과 당뇨병은 밀접한 관련이 있다.
CKD 환자에서는 인슐린 저항성이 증가해 혈당조절에 영향을 주며, 동시에 사구에 여과율 감소에 따른 인슐린 제거율도 감소하기 때문에 저혈당증이 쉽게 동반될 수 있다.
특히 복막투석 환자의 경우 혈당이 상승하므로 일반적인 당뇨병 환자보다 인슐린 요구량이 늘어나는 경우가 많으며, 투석 전 식욕부진이 혈당에도 영향을 미칠 수 있다.
이 외에도 CKD는 혈당조절 표지자의 변화를 초래할 수 있고 경구 혈당강하제의 대사에도 영향을 미칠 수 있다.
따라서 CKD 환자에서는 상당수 혈당강하제의 사용에 있어 제약이 따르며, 금기인 경우도 흔하다. 또 저혈당증 위험이 증가하므로 약제 선택과 처방 시 주의를 요한다.
예를 들어 CKD 환자에서는 sulfonylurea제제 사용 시 비교적 속효성으로 알려진 glipizide나 gliclazide 등의 사용이 추천되며, glimepiride 등의 경우에는 사용에 주의를 요한다.
광범위하게 처방되는 메트포민도 신기능이 저하된 환자에서는 젖산혈증 위험으로 인해, GFR 30mL/min/1.73㎡ 미만에서는 금기로 알려져 있다.
α-glucosidase 억제제의 경우 대사산물의 체내 장기 축적에 관한 결과가 밝혀지지 않았기 때문에 GFR이 감소한 환자에서는 사용을 금하거나 주의해서 사용하는 것이 권고된다. DPP-4 억제제의 경우, linagliptin을 제외한 대부분이 신장으로 배설되기 때문에 신기능에 따라 감량이 고려돼야 한다.
SGLT-2 억제제는 신장에 작용하는 약물이므로, GFR 60mL/min/1.73㎡ 미만에서는 사용을 권하지 않으며, GFR 30mL/min/1.73㎡ 미만에서는 효과는 없으면서 부작용만 증가시키므로 금기이고, 케톤산증에 대한 우려도 일부 있다.
이들 약물 모두 소변으로 포도당을 배설하기 때문에 생식기 감염의 부작용이 있는데, empagliflozin은 고용량과 저용량 모두 위약대비 요로감염의 발생을 증가시키지 않은 것으로 보고됐다.
또 소변으로 포도당을 배설하는 과정에서 삼투성 이뇨효과가 나타나기 때문에 체액량 감소에 대한 주의도 필요하다.
하지만 당뇨병성 신증의 초기단계에 나타나는 사구체 여과과잉을 효과적으로 감소시킬 수 있기 때문에 질환의 진행을 지연시킬 수 있을 것으로 기대하고 있다(그림 3).
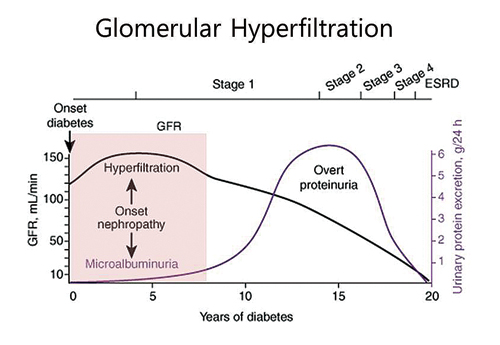
Canagliflozin에 관한 임상 데이터(Diabetes Obes Metab 2013;15:463-473)
: CKD 3단계에 해당하는 2형 당뇨병 환자를 대상으로 canagliflozin의 유효성과 안전성을 조사한 임상에서, 위약 대비 canagliflozin에서 HbA1c 감소 및 HbA1c<7%에 도달한 환자가 더 많았으며, 체중감소 및 혈압감소 효과가 뚜렷했다. 다만 빈뇨 부작용도 canagliflozin에서 더 많았다.
또한 eGFR이 감소한 환자에서 SGLT-2 사용은 추가적인 GFR의 악화를 초래하지만 뇨중 알부민 배설은 유의하게 감소시켜 신장보호 면에서 유익한 역할을 할 것으로 기대한다.
Empagliflozin에 관한 임상 데이터(Lancet Diabetes Endocrinol. 2014;2:369-84)
: CKD 2~3단계에 해당하는 2형 당뇨병 환자를 대상으로 empagliflozin을 52주간 투여한 임상으로, CKD 3단계뿐만 아니라 2단계 환자에서도 혈당이 유의하게 감소했다. 치료직후 3주간 eGFR의 추가적 감소가 있었으나 그 이후 다시 베이스라인 수준으로 회복되는 소견을 보였다.
Dapagliflozin에 관한 임상 데이터(Kidney Int 2014;85:962-971)
: GFR 30~60mL/min/1.73㎡ 사이의 2형 당뇨병 환자를 대상으로 104주간 관찰한 결과에 의하면, 체중과 혈압은 감소시켰으나 혈당조절은 개선시키지 못했으며, dapagliflozin투여량에 따라 eGFR 감소 및 혈당감소에서 차이를 보여, 신기능 저하 환자에서 투여량 조절 필요성이 입증됐다.
현재 현성 단백뇨를 동반한 환자에서 DSRD, 크레아티닌 농도 2배 증가, 신장 또는 심혈관 사망의 hard-endpoint를 조사하는 CREDENCE(Canagliflozin and Renal Events in Diabetes with Established Nephropathy Clinical Evaluation) 연구, 제2형 당뇨병 환자를 대상으로 알부민뇨 발생을 조사하는 EMPA-REG OUTCOME 연구가 진행되고 있으며, 이들 연구 결과가 발표되면 보다 확실한 내용을 알게 될 것이다.
최근 SGLT-2 억제제가 요산을 유의하게 감소시킨다는 결과가 발표되면서 추가적인 신장보호 효과도 기대하고 있다. SGLT-2 억제제에 대해서는 다양한 기전이 가설로 제기되거나 실제 입증되고 있어 앞으로 귀추가 더욱 주목되는 혈당강하제라 할 수 있겠다.

패 널 토 의
좌장: 당뇨병 치료 전반과 새로운 혈당강하제의 의미에 대해 논의해보겠다. 당뇨병 치료에는 췌장 인슐린 분비를 증가시키거나 인슐린 감작을 증가시키는 것, 간에서의 당신생을 억제하는 기전의 약물이 기본으로 사용된다.

그러나 최근 들어 DPP-4 억제제, GLP-1 작용제, SGLT-2 억제제와 같은 새로운 약제들이 당뇨병 치료에 도입됐는데 이들 약제가 갖고 있는 의미는 어떻다고 보는가?
임수: 기존의 혈당강하제가 췌장기능 감소 및 인슐린 저항성의 악화와 같이 혈당상승에만 초점을 맞췄다면, 최근 들어 개발된 새로운 혈당강하제는 혈당조절의 또 다른 측면에 초점을 맞춰 개발됐다.
또한 신기능이 감소하면 약효 또한 감소할 수 밖에 없는데, 그동안 간과했었던 신장에 대해서도 새롭게 관심을 갖게 되면서 새로운 계열의 혈당강하제 SGLT-2 억제제를 개발한 것도 큰 변화라 할 수 있다.
좌장: 인크레틴 효과가 무엇인지 설명해주시기 바란다.
임수: 포도당을 경구투여와 정맥투여의 두 경로로 투여한 결과, 경구투여 시에만 장에서 특정 (인크레틴) 호르몬이 분비되고, 이것이 췌장기능을 개선시키면서 혈당을 감소시키는 것으로 확인됐다.
이에 장기적 관점에서 인크레틴을 상승시키는 치료가 유익할 것으로 생각하고 인크레틴 호르몬을 간접적으로 증가시키는 DPP-4 억제제와 직접적으로 증가시키는 GLP-1 작용제를 개발하게 됐다.
좌장: 주1회 내지 월1회 투여로 혈당조절이 가능한 GLP-1 작용제가 개발되면서 당뇨병 치료에 큰 도움을 줄 수 있을 것으로 예상한다. 아직까지 혈당조절에 관한 대부분의 가이드라인에서 메트포민을 일차 치료제로 추천되는데, 새로운 혈당강하제의 처방 및 병용에 대해 어떻게 권고하고 있는가?
임수: 메트포민은 50년 넘게 임상에서 사용되면서 효과와 안전성을 예측할 수 있으며, 약가 면에서도 부담이 없기 때문에 전략적으로 1차 치료제로 권고하고 있다.
또한 대한당뇨병학회에서는 초치료에서 여러 가지 약제를 사용할 수 있도록 허용하고 있기 때문에 필요에 따라서는 메트포민 외에 다른 약제를 우선적으로 처방할 수도 있다.
좌장: SU도 1차 치료제로 처방할 수 있는가?
임수: 1차 치료제로 인슐린을 포함해 모든 계열의 혈당강하제 처방이 가능하다.
좌장: 신기능이 저하된 환자에서는 혈당강하제 처방에 대한 제약이 많다. 메트포민의 경우 사구체 여과율GFR 45mL/min 이상부터 사용할 수 있게 기준이 완화되었다고는 하나, 대부분의 혈당강하제가 신기능이 감소된 환자에서는 감량 또는 금기이다. 이들 환자에서 처방을 어떻게 하는 것이 좋은가?
김범석: GFR 60mL/min/1.73㎡ 이상은 일반적인 당뇨병 환자에 준하는 치료를 하면 되고, 그 미만부터는 용량조절이나 금기인 경우가 많다. 메트포민의 젖산혈증 발생 우려는 메트포민 이전 펜포민(메트포민과 동일한 비구아나이드 계열로 메트포민에 앞서 시장에 출시됨)의 부작용 우려에 기인한 바가 있는 것 같다.
최근 데이터에 의하면, 특히 영국의 경우는 저렴한 약제 사용을 지지하고 있어 GFR 45mL/min/1.73㎡ 이상부터 메트포민 사용을 허용하고 있다. 메트포민을 일차 치료제로 사용할 수 없는 경우 병용요법에서 우선적으로 고려하는 약제를 일차 치료제로 고려한다.
신기능장애의 경우 DPP-4 억제제 중에서도 신장으로 배설되지 않는 제제를 우선적으로 고려하거나 감량해서 사용한다. 신기능이 떨어진 경우 저혈당 발생 위험도 증가하므로, 일차 치료제로 SU 선택도 꺼려질 수 있다.
α-glucosidase 억제제나 glinide계열의 약제에서 보고된 부작용을 비롯해 TZD는 부종을 수반하기 때문에 CKD 환자(만성신질환)에서 이들 약제는 신중하게 사용해야 한다.
결국 DPP-4 억제제나 속효성 SU와 같은 gliclazide 정도를 고려할 수 있으며, SGLT-2 억제제가 신장결과를 개선시킬 수 있다는 데이터가 입증된다면 앞으로 SGLT-2 억제제까지 고려해볼 수 있을 것으로 예상된다.
좌장: 메트포민 자체가 신장에 유해한 영향을 미치는 것인가?
김범석: 신기능이 감소한 환자에서 메트포민이 신장 이상반응 사고 발생빈도를 증가시킬 수 있으므로 주의가 필요하며, SGLT-2 억제제는 그 자체가 신기능을 일부 감소시키고 요로감염을 수반하므로 약제 별로 주의할 필요가 있다.
좌장: 추적관찰 간격은 어느 정도로 해야 하는가?
김범석: 사례에 따라 다른데 대부분 2~3개월에 한 번씩 추적관찰 한다. CKD 환자는 전해질 검사에서 total CO2를 일괄적으로 검사하는데, 메트포민에 의한 이상반응은 total CO2전해질 검사만으로 어느 정도 판단할 수 있으며, SGLT-2 억제제는 요로감염을 항상 스크리닝할 수 있기 때문에 추적관찰상 제약은 없다.
좌장: SGLT-2 억제제의 경우 포도당 재흡수 억제 외에도 체액 소실에 따른 다른 전해질 이상의 우려가 예상되므로 노인에서 사용 시 주의가 필요할 것 같다.
이용호: 포도당뿐만 아니라 나트륨 재흡수도 억제하기 때문에 혈압감소 효과도 있다. 현재로서는 furosemide와 같은 루프계 이뇨제와 병용을 금하고 있으며, 특히 노인은 갈증에 덜 민감하기 때문에 75세 이상 노인에서는 SGLT-2 억제제의 사용을 권하지 않고 있다.
드물게 BUN이 상승하는 경우도 있으므로, 부득이하게 처방할 경우 수분섭취에 관한 교육도 잘 이뤄져야 한다.
포도당과 나트륨 외에, 케톤체 축적에 의한 케톤산혈증 및 인산칼슘과 같은 미네랄 성분의 흡수 및 분비에도 영향을 미칠 수 있으므로 이에 대한 연구 결과를 지켜볼 필요가 있다.
좌장: 소변배설과 관련된 약제를 사용할 경우 빈번한 모니터링이 필요할 것 같다.
성기철: 이뇨제를 병용한다고 생각하고 전해질 균형에 신경을 쓴다면 큰 문제는 없을 것이다. 치료로 인한 이익을 기대할 수 있는 일부 환자부터 시작해서 치료대상을 점진적으로 확대하는 것이 바람직하다고 생각한다.
김범석: CKD가 있으면 염분배설 장애로 인해 혈압이 상승하기 때문에 적절한 용량의 SGLT-2 억제제는 오히려 치료에 도움이 될 것으로 예상된다. 당뇨병 환자에서 심혈관 사망 위험이 가장 높은 군이 바로 CKD 환자이기 때문에 이들 환자에게 SGLT-2 억제제를 적절히 사용한다면 혈당조절 외에 추가적인 이익도 기대할 수 있을 것이다.
임수: 메타분석 결과와 달리 EMPA-REG OUTCOME 연구에서는 65세 이상 고령자, BMI 30kg/㎡ 미만, eGFR 60~90mL/min/1.73㎡ 사이에서 SGLT-2 억제제가 더 효과적이었는데 그 이유가 무엇인가?
김범석: GFR 측정방법에 따라 과대평가된 환자가 분석에 포함되었을 수 있다. 또한 CKD 환자의 영양학적 지표는 염증과 상관관계가 있고, 영양학적 지표가 저조하면 예후도 불량할 수 있다. 그런데 GFR 측정값이 아니라 예측 값을 사용할 경우, 특히 Modification of Diet in Renal Disease (MDRD) 공식에 따른 eGFR 값을 사용한 경우에는 정확성이 떨어질 수 있다.
MDRD 공식 대상자들이 eGFR 60mL/min/1.73㎡ 미만이었기 때문에 eGFR 60~90mL/min/1.73㎡ 이상에서는 정확성이 떨어진다.
이러한 문제를 보완하기 위해 CKD-EPI 공식을 사용하는데, 이렇게 과대평가된 환자가 일부 포함돼 결과에 영향을 미쳤을 수 있다.
임수: 고령자에서는 SGLT-2 억제제 사용에 주의해야 하는데 EMPA-REG OUTCOME 연구에 의하면 SGLT-2 억제제가 심혈관 사망뿐만 아니라 총 사망률까지 감소시켰기 때문에 고령자에서도 SGLT-2 억제제를 적극적으로 사용해야 하는 것이 바람직한 것으로 보인다.
이용호: 개인적으로 EMPA-REG OUTCOME 연구가 발표되기 전에는 70세 이하에게만 주로 SGLT-2 억제제를 처방했는데, 혹시 건강상태가 양호한 고령자만 포함된 것은 아닌지, 다른 연구 결과를 예의주시할 필요가 있다고 생각한다.
좌장: SGLT-2 억제제 사용으로 최대 임상 이익을 기대할 수 있는 환자군과 주의가 필요한 환자군에 대한 연구가 활발하게 이뤄져 보다 명확해져야 할 것이다.
임수: 우리나라는 현재 처방되는 혈당강하제의 40% 정도가 DPP-4 억제제인데, 일본은 80%에 달하기 때문에 앞으로도 처방은 더 증가할 것으로 예상된다. 2제 병용에서도 메트포민+SU 조합보다 메트포민+DPP-4 억제제의 조합이 더 많이 처방되고 있다.
다른 혈당강하제에 비해 저혈당증을 포함해 이상반응 발생이 적어 안전성 프로파일이 우수하기 때문에 향후 당뇨병 치료의 근간이 될 것으로 예상한다.
또 약제마다 대사경로가 다르기 때문에 신장으로 배설되지 않는 제제는 신기능에 문제가 있는 환자에게도 안심하고 사용할 수 있으며, 신장으로 배설되는 제제라도 임상 근거를 토대로 1/2 또는 1/4로 감량해서 사용하면 된다.
좌장: 혈압강하제와 달리 혈당강하제는 식사시간에 맞춰 복약하는 것이 혈당조절에 이상적일 것이라 생각이 드는데, 주1회 또는 월1회 투여하는 장기작용 GLP-1 작용제의 경우 환자입장에서는 편리하겠지만 과연 저혈당증 발생 없이 혈당조절이 가능한지 의문이다. 특히 노인환자들은 식사가 불규칙해서 혈당변동폭이 더 클 수 있다.
임수: DPP-4 억제제와 GLP-1 작용제의 가장 큰 장점은 인크레틴이라는 장 호르몬을 매개로 혈당을 조절한다는 것이다. 즉, 음식물 섭취로 혈당이 상승한 경우에만 생리학적으로 인슐린 분비를 촉진하기 때문에 식사가 불규칙해도 안정적으로 혈당을 조절한다.
성기철: 그렇더라도 다른 약물과 병용할 경우 병용하는 약물로 인해 저혈당증이 동반될 위험이 있다. 또한 DPP-4 억제제의 심부전으로 인한 입원 위험 증가 문제도 saxagliptin을 제외하고 크게 우려하지 않아도 된다고 하지만, 각 약제 별로 다르게 생각해야 한다.
김범석: 인크레틴 제제는 생리학적으로 작용하기 때문에 β-세포에 대한 스트레스가 sulfonylurea(설폰요소제)와 같은 직접적 인슐린 분비촉진제에 비해 훨씬 적다는 것이 또 다른 장점이다. SGLT-2 억제제 또한 신장으로 포도당을 배설하는 경로로 작용하기 때문에 β-세포 자극을 덜어줄 수 있다는 장점이 있다.
좌장: 개별 약제의 유효성과 안전성도 중요하지만, 병용처방의 비중이 높기 때문에 병용조합 선택 및 그에 따른 임상 이익과 위험의 변화에 대해서도 주의해야 한다. 새로운 혈당강하제의 도입으로 다양한 혈당강하 전략을 구사하는 것이 가능해졌지만, 이를 위해 직접적인 환자 진료를 담당하고 있는 임상의들에게 올바른 정보 제공도 중요하다.


